骨密度正常,為什麼還是會骨折?骨頭變硬卻更脆,糖尿病族群常被忽略的風險
骨密度正常,為什麼還是會骨折?骨頭變硬卻更脆,糖尿病族群常被忽略的風險
骨密度正常,為什麼還是會骨折?骨頭變硬卻更脆,糖尿病族群常被忽略的風險
有第二型糖尿病的朋友,骨密度報告看起來不差,甚至還高於同年齡平均。
但後面卻仍然出現骨折,甚至影響到生活品質。
這樣的落差,常讓人感到困惑,也帶著一點無奈,
因為從檢查數值來看,似乎一切正常,但在身體裡,變化其實早就已經開始。
糖尿病,正在悄悄改變骨頭的本質
這幾年醫學界慢慢釐清一件事。第二型糖尿病帶來的骨頭問題,關鍵不在骨密度,而是在骨品質。
骨密度像是房子的水泥用量,但骨品質,才是整棟房子的結構設計、鋼筋分布與材料韌性。
很多第二型糖尿病患者,因為體重與胰島素的影響,骨密度看起來不差,但骨頭內部,其實已經在發生變化。
這就是所謂的糖尿病骨悖論(Diabetic Bone Paradox)。
我們過去看骨頭的方式,可能太單一了
過去我們習慣用骨密度來判斷骨頭健康,這在大部分情況下是有幫助的。
但在第二型糖尿病的族群裡,這個判斷方式,常常會低估風險。
因為骨頭的強度,來自兩個部分,一個是量,也就是骨密度,另一個是品質,也就是骨頭內部的結構、材料與更新能力。
當我們把焦點只放在數值,很容易忽略正在發生的內部改變。
血糖的影響,其實會留在骨頭裡
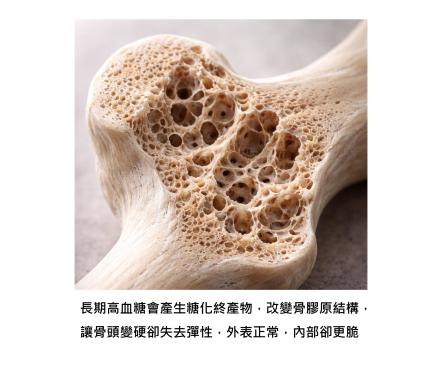
當血糖長期偏高,身體會產生糖化終產物(Advanced Glycation End Products)。
這些分子會和骨頭裡的膠原蛋白結合,改變原本的排列與特性。
這個過程讓骨頭變得比較硬,但同時也降低了彈性。
用一個生活畫面來形容,就像木頭曬久了,變得乾硬。看起來很結實,但遇到外力,反而比較容易斷裂。
這種改變,是在分子層級慢慢累積的,平常幾乎沒有感覺。
骨頭裡的支架,其實正在悄悄改變
進一步從影像與研究來看,第二型糖尿病的骨頭,會出現皮質骨孔隙增加,以及小樑骨結構鬆動的情況。
這代表骨頭外觀看起來完整,但內部支撐力已經下降,
就像一棟房子外牆還在,但裡面的結構開始老化,
平常沒有明顯感覺,但一旦有外力,風險就會顯現。
骨頭的更新速度變慢,是一個關鍵轉折
我們的骨頭本來就會持續更新,這個過程叫做骨轉換,
但在第二型糖尿病的狀態下,更新速度會下降,
微小的損傷沒有被及時修復,就會一點一點累積。
時間拉長之後,骨頭的整體穩定性就會受到影響,
這種變化很安靜,但影響是持續存在的。
慢性發炎與氧化壓力,讓平衡慢慢偏移
第二型糖尿病同時伴隨慢性低度發炎,
像腫瘤壞死因子(Tumor Necrosis Factor-alpha)與白介素-6(Interleukin-6)這些發炎訊號,會讓骨吸收增加,生成減少。
再加上氧化壓力,骨細胞的功能會逐漸受到影響。
這些變化加在一起,會讓骨頭的平衡慢慢往不利的方向移動。
根據這些機制,我在臨床上會這樣幫大家做更精準的調整
當我們把骨頭問題放回整個身體來看,就會發現,這其實不是單一器官的問題,而是代謝、發炎、神經與肌肉一起影響的結果,
所以在系統醫學的做法,就不能只看骨密度,而是會從「整體系統」去評估與調整。
第一個關鍵,是血糖穩定,但更重要的是「糖化壓力」的評估
血糖控制不只是看空腹血糖或單一數值,我會更重視:
糖化血色素
血糖波動幅度(例如連續血糖監測 CGM)
三酸甘油脂與胰島素阻抗指標
因為真正影響骨頭的,是糖化終產物的累積。
這代表一件事,血糖不是只看當下,而是長時間的「平均+波動」。
在調整上,我會建議:
飲食上減少高精製糖與高升糖指數食物
增加膳食纖維與多酚(例如橄欖油、蔬菜)
必要時搭配代謝調整(如改善胰島素阻抗)
目標是讓整體代謝環境變得「穩」,而不是只是數字漂亮。
第二個關鍵,是骨頭與肌肉的「力學系統」一起調整
骨頭不只是靜態結構,它會根據受力去調整,
所以我會特別強調兩種訓練:
阻力訓練
平衡訓練
這不只是增加肌肉量,更重要的是:
改善肌肉與骨頭的協同作用
降低跌倒風險
刺激骨頭的重建訊號
如果從系統角度來看,這是在強化「肌肉骨骼核心系統」。
有時候,我也會評估:
肌肉量(InBody 或 DEXA)
握力
步態速度
這些指標,往往比單純骨密度,更早反映風險。
第三個關鍵,是營養不只是補鈣,而是「修復原料是否足夠」
很多人會直接想到補鈣,但在系統醫學裡,我會看得更完整,
骨頭的結構需要:
蛋白質(膠原基礎)
維生素D(調控鈣吸收)
維生素K2(鈣的正確分配)
鎂(參與骨代謝)
所以我通常會評估:
血中維生素D濃度
蛋白質攝取量
是否有慢性發炎或腸道吸收問題
因為如果吸收不好,補再多也不一定真的進到骨頭裡。
這一層,其實是在處理「營養利用系統」。
第四個關鍵,是慢性發炎與氧化壓力的校準
骨品質變差,很大一部分來自慢性發炎與氧化壓力,所以我會評估一些指標,例如:
高敏感度C反應蛋白(hs-CRP)
脂肪肝狀態
內臟脂肪
因為這些都會影響發炎訊號與骨代謝。
在調整上,會從幾個方向著手:
減少精製糖與加工食品
增加抗氧化食物(例如深色蔬菜、多酚)
改善睡眠與壓力
這其實是在處理「發炎調控系統」。
第五個關鍵,是跌倒風險,其實是神經系統與循環系統的問題
很多骨折,最後那一下關鍵,是跌倒,
但跌倒背後,常常不是單一原因。
我會特別注意:
周邊神經功能(是否有麻、感覺差)
血壓變化(是否有姿勢性低血壓)
視力
用藥狀況
必要時會做一些簡單測試,例如:
起立行走測試
單腳站立
這些評估,其實是在看「神經與循環系統」是否穩定。
最後一個關鍵,是把骨頭放回整個系統來看
當我們把這些因素串在一起,就會看到一個完整的畫面:
血糖影響分子結構
發炎影響骨代謝
肌肉影響受力
神經影響穩定
所以在臨床上,我會提醒大家一件事 :
骨頭問題,很少是單一原因,而是整個身體環境的結果。
也因為這樣,評估不能只看骨密度,而是要把整個系統一起看進來。
這樣調整的好處是,
不是等骨折發生才處理,而是提早在系統層級,把風險慢慢往下降。
我們需要重新理解「骨頭健康」這件事
這些研究帶來一個很重要的觀念轉變 :
骨頭健康,不只是數值的問題,而是一個整體狀態的呈現。
從血糖、發炎、代謝,到肌肉與神經,都會影響骨頭的表現。
當我們把這些因素串在一起,就會比較容易看懂身體在發生什麼。
參考資料
Managing Bone Fragility in Older Adults with Diabetes: Pathophysiology, Assessment, and Therapeutic Considerations, Drugs & Aging, 2026
https://link.springer.com/article/10.1007/s40266-026-01290-0
標籤
- 醫學
- dna
- 癌症
- 基因檢測
- 懷孕前基因檢測
- 憂鬱症
- 猝死基因
- 失智症
- 中風
- 血管硬化
- 肺腺癌
- 胰臟腫瘤
- 乳癌
- 高膽固醇血症
- 乙型地中海貧血
- 糖尿病
- 高血壓
- 生長遲滯
- 要不要作放射線治療
- 液態切片
- 新冠肺炎
- 維他命D
- 標靶治療
- 愛滋病感染
- 卵巢癌
- 不孕
- 婦科感染
- 骨質疏鬆
- 全基因檢測的細節及費用
- 情緒與基因
- 基因檢測與保險
- 肺癌
- 血栓
- 全基因精準預防醫學
- 視力異常
- 腎功能異常
- 耳垂摺痕
- 心肌梗塞
- 自律神經失調
- 兒童言語失用症
- 胰臟癌
- 子宮內膜癌
- 脊髓性肌肉萎縮症
- 腦性麻痺
- 聽障
- 視網膜色素病變
- 肝癌
- 大腸癌
- 分析技術
- COVID19
- 聽障基因
- 失智
- APOE基因
- 膽固醇
- 帕金森氏症
- BRCA基因
- 癌症疫苗
- 焦慮
- 憂鬱
- 情緒基因
- 多基因風險分數
- 荷爾蒙
- 多基因分析
- 多基因風險分數分析
- 成人疾病
- 全基因檢測
- 複雜疾病
- 精準預防
- 長壽基因
- 自閉症
- 過動症
- 智能不足
- 平腦症
- 單基因疾病
- 婚前基因配對
- 紅斑性狼瘡
- 恐慌症
- 先天性甲狀腺功能低下症
- 孕前基因檢測
- 眼睛疾病
- 視網膜疾病
- 生殖細胞癌
- 臺灣精準醫療計畫
- 精準預防醫學學會
- 攝護腺癌
- 免疫治療
- 精準預防醫學
- 多囊腎
- 重分析
- 癲癇
- 廣泛性腫瘤突變檢測
- 精準預防醫學會
- 標靶藥物
- 化療
- NOTCH3基因變異
- 化學汙染
- 沮喪
- SLC6A4基因變異
- 個性
- 慢性發炎
- 蠶豆症
- 止痛貼布
- 腎衰竭
- APOA2基因
- 先天高膽固醇血症
- 法布瑞氏症
- 心血管阻塞
- 幼年型糖尿病
- 基因變異
- 後天因素誘發
- 高尿酸血症基因變異
- 猝死症
- 心理心靈
- 免疫系統
- BRCA1基因
- 遺傳
- 身體發熱
- 反覆流產
- 自體免疫疾病
- 過敏
- IL4R
- 脊髓性小腦萎縮症
- GWAS
- PRS
- 系統醫學
- 多體學
- 人工智慧
- 量子運算
- 兒童癌症
- 標靶藥物
- 智力
- 骨軟骨瘤病症候群
- 胚胎著床前基因診斷
- EXT1基因
- PGD
- BRCA2
- 情緒壓力
- 47XYY
- 過動
- 先天型糖尿病
- 發炎
- 環境賀爾蒙
- 肌肉僵硬
- AI
- 基因資料庫
- ClinVar
- 家族憂鬱症
- SLC6A4基因
- 完整型產前全基因檢測
- 全基因定序
- 全基因外顯子定序
- WGS
- WES
- 多基因風險評分
- 輕度智能障礙
- NKX2-1基因異常
- 癌症精準預防
- 暴力傾向
- 幼年潛意識
- 基因
- 環境汙染
- 疾病
- 次世代定序
- 基因報告
- 大型語言模型
- HFE基因異常
- CSP基因異常
- 語言發展遲滯
- 染色體異常
- 神經鞘瘤
- HNF1A
- 耳垢
- 體味
- 法布瑞氏症帶因
- 性嵌合體
- 性別判定
- 陰陽人
- 鎂
- 疾病誘發
- 失智基因
- 體質
- 精準醫療
- 光敏感
- 肝毒性
- BRCA1基因異常
- 預防性卵巢切除手術
- 益生菌
- 免疫療法
- 國際醫療
- 遠端通訊
- 空汙
- 全基因拷貝數變異分析
- 抗氧化
- 口腔細菌
- 尿酸
- 壓力
- 麻醉
- 藥物基因學
- 胎死腹中
- 塑膠微粒
- 黑色素瘤
- 有機溶劑
- 皮贅
- 皮膚肉芽
- 巴金森氏症
- 腸內菌
- 人類偏肺病毒
- 基因體
- 凝血基因
- 高敏感個性
- ALDH2
- 肝癌基因
- 健康
- 音樂
- 漸凍人
- 火災煙霧
- 諾羅病毒
- 慢性腎臟病
- 高尿酸基因
- 仙人掌桿菌
- 食物中毒
- 流感
- 免疫風暴
- 牛奶
- 殭屍細胞
- 果汁
- 減肥藥
- 排糖藥
- 面癱
- 糖淋巴系統
- 熬夜
- 語言開關
- 克列邦酸
- 邦克列酸
- 阿茲海默症
- 類澱粉蛋白
- PM2.5
- 美容覺
- APOBEC基因
- 空污
- 副交感神經
- 便秘
- 情緒漩渦
- 預設模式網絡
- 聚乙烯
- PE
- 癢
- 免疫
- 機緣共振效應
- 捐血
- 大腦
- 免疫負債
- ctDNA
- 早期偵測
- TP53
- 疾病耐受性
- 葡聚糖
- 黴菌
- 急性壞死性腦病變
- 血型
- 三氯沙
- 主動脈剝離
- 棒麴毒素
- 老化
- 個人化醫療
- 睡眠
- 夢遊
- 牙齒
- 粒線體
- 口臭
- 氣胸
- 皰疹
- 男生
- 葡聚醣
- 甘露糖
- 肌少症
- 線粒體
- 語言短路機制
- 情緒
- 髒話
- 鼻息肉
- Tezepelumab
- 類胡蘿蔔素
- 腸道菌
- 青光眼
- 木瓜
- 抗發炎
- 腦霧
- 胃食道逆流
- 肥胖
- 社交基因
- 感冒
- 水
- 咖啡
- 心臟病
- 茶
- 地瓜葉
- GLP-1
- 麥得飲食
- 斯他汀
- 肝
- 櫛瓜
- 攝護腺
- 吃素
- 脂肪肝
- 素食
- 補鈣
- 腎結石
- 鈣
- 感覺
- 關鍵字
- 完形心理學
- 情緒高敏感
- SLC6A4
- Omega-6
- 中年
- 退化性關節炎
- 中樞敏化症候群
- 過敏性鼻炎
- 血糖
- 大蒜
- 超慢跑
- 抗老
- 喝水
- 免疫疾病
- EB病毒
- 大腦發炎
- 膠狀淋巴系統
- 腦膜淋巴管
- 運動
- 營養
- 健康老化
- 飲食
- 牙菌斑
- 紅肉
- TMAO
- 纖維
- 感染
- 薄荷
- 神經
- 童年逆境
- 神經發炎
- 迴路
- 氧化壓力
- 活性氧
- 心血管
- 年輕
- 疫苗
- 番茄
- 茄紅素
- 高脂肪
- 細胞
- 韌性
- 十字花科
- 綠花椰菜
- 抗癌
- 抗生素
- 果皮
- 酚酸
- 啤酒肚
- 酒
- 精準
- 預防
- 個人化
- 精準健康
- 多巴胺
- 勇敢
- 性格
- 膽小
- 書評
- 基因調控
- 淋巴細胞
- 葉綠素
- 板機指
- 腱鞘發炎
- 超加工食品
- 路怒症
- 陣發性暴怒症
- 久坐
- 快走
- 心律
- 減肥
- 體重控制
- 先菜後飯
- 食物順序
- 貓
- 血清素
- 水果
- 農藥
- 血管
- flavan-3-ols
- 藥菌體醫學
- 抗癌飲食
- 光
- 蛋
- 油
- omega
- 脂肪
- 癌
- 強烈磁暴
- 卡介苗
- 植物化學物
- 核受體
- 慢性病
- 乾眼
- 優酪乳
- 短鏈脂肪酸
- 次級膽汁酸
- 肌腸軸
- 臭氧
- 腦排毒
- 按摩
- 淋巴
- 長壽
- 白藜蘆醇
- 藍光
- 胃炎
- 胃息肉
- 胃癌
- 高鹽
- 化學毒素
- 麩質
- 碳水化合物
- 果糖
- 訓練
- 磷
- 巨噬細胞
- 坐下起立測試
- 心臟
- 壽命
- 代謝
- B肝病毒
- 環境毒素
- 動脈硬化
- 突變
- 馬兜鈴酸
- 發抖
- 認知韌性
- 多病
- 食品添加物
- 生理時鐘
- 肺結節
- 毛玻璃
- 低劑量電腦斷層
- 吃飯時間
- 多樣性
- 幽門螺旋桿菌
- 玉米糖漿
- 低醣
- 轉移
- 重金屬
- 大腦修復
- 鐵死亡
- Ferroptosis
- 薑黃
- 自由基
- 關節炎
- 躺平
- 乳酸桿菌
- 表觀遺傳學
- 基因保養
- 掃視眼動
- 眼神
- 神經退化
- 薑
- 脂肪胰
- 血壓
- 坐站轉換
- 心理
- 病毒感染
- 急性白血病
- 血管內皮
- 血糖震盪
- 半乳糖
- 皮膚
- 細菌
- 馬鈴薯
- 澱粉
- 視網膜動脈阻塞
- 眼中風
- 兒茶素
- EGCG
- 姿態性低血壓
- 自主神經失調
- 失眠
- 食物
- 好膽固醇
- 高密度脂蛋白膽固醇
- HDL
- 膽鹼
- 心情
- 甲醛
- 魚油
- Omega-3
- 鹽
- 男性
- 血管年齡
- 三酸甘油酯
- TyG
- 腎臟
- N-乙醯半胱氨酸
- NAC
- 恐懼
- 迴避
- 斷食
- 減重
- 關節
- 鋅
- 熱水澡
- 肌肉
- 異位性皮膚炎
- 黑木耳
- 玉米黃素
- 地中海飲食
- 體重
- 牙周病
- 多酚
- 血腦屏障
- 節奏
- 強度
- 唱歌
- 便祕
- 紅茶
- 光老化
- 心理
- 肌肉酸痛
- 冷療
- 熱療
- 阻力訓練
- 中性球
- 淋巴球
- 肌肉分泌因子
- 腦
- 時間
- 火龍果
- 情緒性進食
- 芭樂
- 益生元
- 膳食纖維
- 慢性感染
- 汗
- 調節性T細胞
- 生物分子凝聚體
- 壓力顆粒
- 舌苔
- 微生物
- 腦動脈粥樣硬化
- 血管老化
- 橘子白筋
- 雙氧水
- 情緒麻木
- EBV
- NK/T細胞淋巴癌
- 淋巴癌
- 免疫記憶
- 生病
- 食慾
- MCT
- 分子記憶
- 父母模式
- 黑蒜
- SLE
- 膠淋巴系統
- 女性
- 蛋白質
- 唾液
- 大豆
- 弓頭鯨
- 修復
- 走路
- 乳製品
- 芬普尼
- Fipronil
- 讀懂身體的訊號
- 輕度行為障礙
- 後悔
- 關節退化
- IgE自體過敏
- 全穀
- 血管新生
- 唇皰疹
- 大腦退化
- 室內溫度
- 氧化
- 皮拉提斯
- 下背痛
- 山
- 低氧
- 同理心
- 蘇丹紅
- 大網膜
- 月經
- 褪黑激素
- 嗅覺
- 冠心症
- 原廠設定
- 白血球
- 大腸瘜肉
- 葉酸
- 規律
- 健康檢查
- 免疫球蛋白E
- IgE
- 鼻過敏
- 餓死癌細胞
- 腎
- 動脈粥樣硬化
- 動脈粥樣硬化指數
- 乳癌基因
- 後天因素
- BRCA
- 可溶性膳食纖維
- 反社會人格
- 精神病態
- 關節痛
- 甲狀腺癌
- 接觸性皮膚炎
- 肌肉記憶
- 冠狀動脈疾病
- 油脂不耐
- 膽汁
- 膽汁酸
- 健忘
- 海馬
- 洋蔥
- 韭菜
- 蒜
- 蔥
- 糖化血色素
- 合生元
- 後生元
- 高糖解
- 棕色脂肪
- 腸道黏膜
- 心悸
- 類黃酮
- 內耗
- 預設模式網路
- 內質網
- 姿勢性直立性心搏過速症候群
- 胃腸化生
- 血小板
- 血管鈣化
- 腦波
- 血液黏稠度
- 手
- 高敏感度C反應蛋白
- 自噬
- 腦容量
- 羅勒籽
- 寄生蟲
- 胰島素
- 鳶尾素
- 腸道
- 漸進式任務
- 咖啡因
- 自體免疫抗體
- 蜂蜜
- 蜂膠
- 蜂王乳
- 代謝容許性
- GABA
- 芥菜
- 溫泉
- 硫磺
- 硫化氫
- 香蕉
- 交感神經
- 演化
- 預設值
- 訓練型免疫
- 過貓
- 山蘇
- 蕨類
- 夜尿
- 二甲雙胍
- 辣椒
- 類淋巴系統
- 高三酸甘油脂腰圍
- 心血管腎臟代謝症候群
- 糖萼
- 有氧運動
- 鼻塞
- 主動脈
- 鈣化
- 橄欖油
- 植物多醣
- 骨密度